
Fusion vertébrale : risques et bénéfices
06/02/2026
Chirurgie Motion : guide complet pour les patients
06/02/2026La stabilisation dynamique du rachis s’impose aujourd’hui comme une avancée majeure en chirurgie du dos, offrant une alternative innovante aux techniques traditionnelles de fusion vertébrale. Cette approche chirurgicale révolutionnaire propose un équilibre entre maintien de la mobilité vertébrale et correction des troubles mécaniques, minimisant ainsi l’impact sur le segment rachidien concerné. Grâce aux progrès technologiques et biomécaniques, des implants tels que TOPS et IntraSPINE sont désormais au premier plan pour des patients souffrant de douleurs lombaires ou cervicales chroniques, souvent réfractaires aux traitements conservateurs. Cette évolution permet non seulement d’améliorer significativement la qualité de vie des patients, mais également de réduire les complications post-opératoires liées à l’immobilisation complète.
En France, le développement de ces systèmes dynamiques s’appuie sur une rigueur scientifique et une maîtrise technologique reconnue internationalement, avec l’appui de centres spécialisés et techniques comme ceux de la Clinique TAGMED. Au-delà de la technique, l’accompagnement personnalisé des patients québécois dans leur parcours de soins transatlantique est primordial pour garantir la sécurité, la qualité et l’efficacité des interventions. Ainsi, la stabilisation dynamique représente non seulement une innovation technique mais aussi un modèle d’organisation des soins fondé sur la coordination et la confiance.
Principes fondamentaux de la stabilisation dynamique du rachis
La stabilisation dynamique repose sur un concept biomécanique essentiel : préserver la mobilité du segment vertébral tout en réduisant la douleur et en limitant les instabilités pathologiques. Contrairement à la fusion classique, qui bloque complètement le mouvement entre deux vertèbres, les systèmes dynamiques comme TOPS et IntraSPINE modèrent le contrôle des mouvements, offrant ainsi une certaine souplesse. Ce compromis s’avère crucial pour prévenir la dégénérescence des segments adjacents, un effet fréquemment observé après fusion rigide.
Les implants utilisés associant contrôle mécanique et ingénierie avancée intègrent souvent des éléments de contrôle automatique et de modélisation mathématique, garantissant une adaptation précise aux mouvements physiologiques du patient. Ces dispositifs bénéficient parfois de capteurs inertiels et de systèmes intelligents adaptatifs, permettant un ajustement en temps réel des forces exercées sur la colonne vertébrale. Ce contrôle en temps réel optimise le résultat clinique en ajustant la rigidité selon les besoins biomécaniques du rachis.
Les mécanismes de ces implants couvrent une large gamme de la mécanique des systèmes, du simple amortissement des chocs à la restriction partielle des mouvements excessifs. L’innovation repose sur une compréhension approfondie du comportement vertébral en dynamique, qui permet d’élaborer des dispositifs sur mesure pour chaque patient. Une analogie utile est celle des robots mobiles capables de moduler leurs vibrations et déplacements pour s’adapter à leur environnement : pareillement, les implants dynamiques ajustent la souplesse vertébrale avec précision.
Les applications industrielles relatives à ce domaine, telles que la fabrication additive et la robotique chirurgicale, participent à la production de composants implantaires sur-mesure et à la mise en place parfaite des implants. Ces technologies réduisent les risques de complications et favorisent une récupération améliorée post-opératoire.

Techniques chirurgicales et innovations en stabilisation dynamique
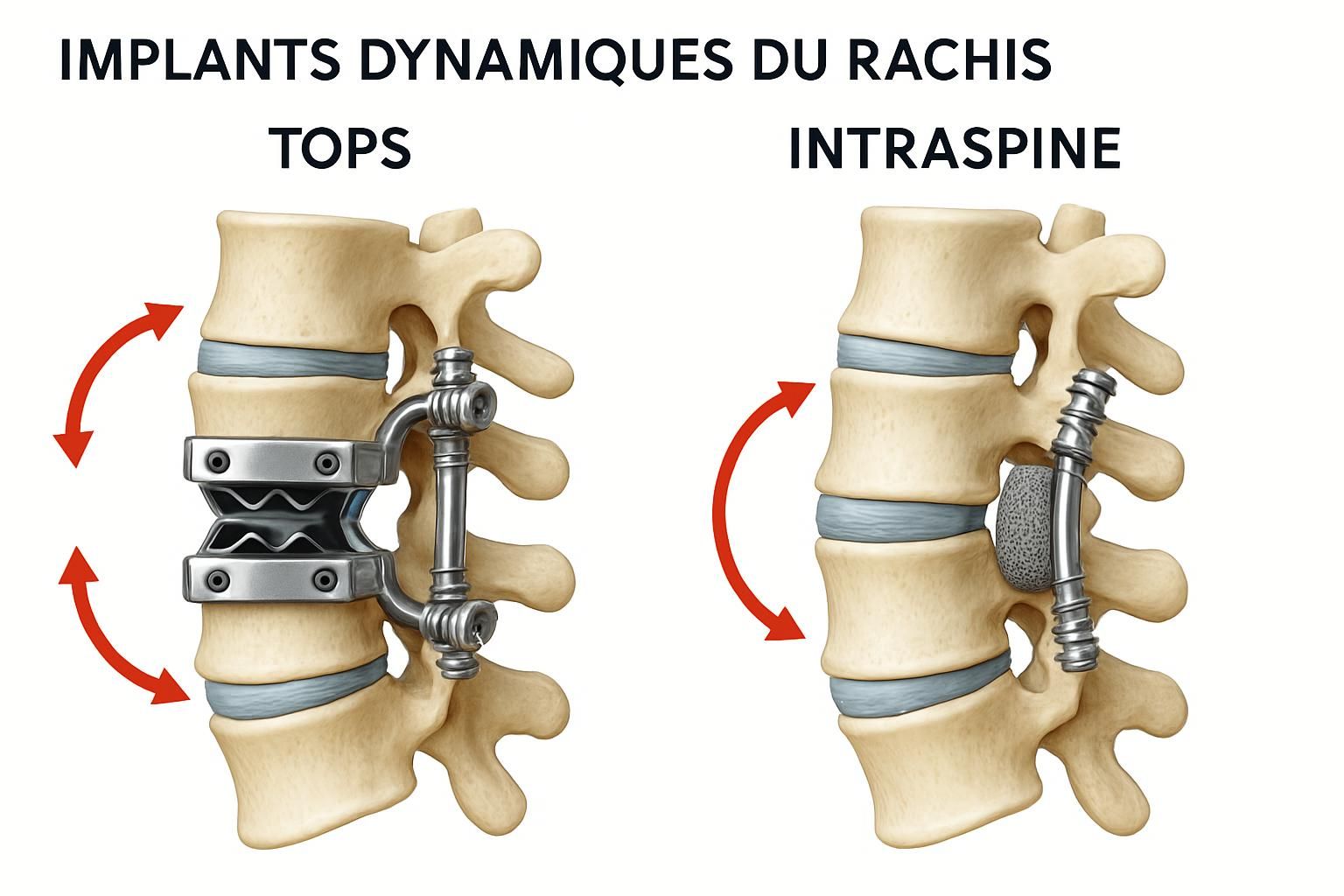
Plusieurs techniques chirurgicales sont disponibles pour traiter les pathologies rachidiennes, avec une place grandissante pour la stabilisation dynamique qui offre une alternative moins invasive que la fusion traditionnelle. Parmi les systèmes innovants, le TOPS (Total Posterior Spine System) et l’IntraSPINE représentent des avancées significatives. Le TOPS agit via une plateforme dorsale mobile qui stabilise tout en permettant des mouvements naturels, tandis qu’IntraSPINE est implanté entre les facettes pour soutenir le disque et préserver l’amplitude physiologique.
Ces implants sont destinés à traiter diverses affections telles que :
- les sténoses rachidiennes symptomatiques avec compression nerveuse,
- les instabilités vertébrales modérées,
- les douleurs lombaires chroniques liées à une dégénérescence discale partielle,
- et les séquelles d’interventions chirurgicales antérieures.
Les techniques traditionnelles comme la fusion vertébrale restent parfois nécessaires selon la sévérité et la nature de la pathologie. Toutefois, la stabilisation dynamique offre une alternative précieuse, présentant l’avantage de réduire le risque de rigidification excessive et la survenue de douleurs au niveau des segments adjacents. Pour approfondir la comparaison entre ces méthodes, le guide sur la fusion versus stabilisation dynamique détaille les différences majeures et leurs impacts spécifiques.
Une autre innovation clé est la mise en œuvre de robots mobiles chirurgicaux assistés par algorithmes de stabilisation et de systèmes de navigation avancés. Ils permettent une précision accrue dans le positionnement des implants, minimisant les risques et optimisant les résultats fonctionnels. Ces innovations font partie intégrante des procédés validés dans les centres chirurgicaux d’excellence en France, partenaires des patients québécois.
Parcours du patient : de l’évaluation initiale au suivi post-opératoire en contexte transatlantique
Le parcours chirurgical en stabilisation dynamique est un cheminement précis et rigoureux, toujours précédé d’au moins 3 à 6 mois de traitements conservateurs complets. Ces traitements incluent la décompression neurovertébrale, une approche non invasive disponible dans des centres spécialisés tels que la Clinique TAGMED. Cette étape est essentielle pour s’assurer que la chirurgie est la solution appropriée et doit être envisagée uniquement lorsque les thérapies non opératoires ne suffisent pas à soulager la douleur.
L’évaluation initiale comprend une analyse approfondie des symptômes, des examens d’imagerie et un suivi multidisciplinaire regroupant neurochirurgiens, radiologues et professionnels en rééducation fonctionnelle. La coordination entre les équipes médicales françaises et les intervenants québécois est facilitée par des plateformes telles que SOS Tourisme Médical, qui garantissent un suivi personnalisé et continu du patient tout au long du processus.
Après la décision opératoire, les patients bénéficient d’une préparation complète, incluant l’information détaillée sur l’intervention, les implants envisagés, et les suites attendues. Le séjour en France est organisé de manière à favoriser une récupération rapide et sécurisée, avec un encadrement spécialisé adapté à chaque profil. Le suivi post-opératoire inclut des consultations régulières avec des bilans cliniques et radiologiques visant à vérifier la bonne intégration de l’implant et la restauration fonctionnelle optimale.
Cette coordination transatlantique illustre l’importance d’un parcours de soins fluide, conjuguant qualité médicale et accompagnement humain. Elle offre ainsi aux patients québécois une alternative pertinente face aux délais et coûts parfois prohibitifs au Québec, tout en bénéficiant des innovations chirurgicaux françaises de pointe.

Bénéfices biomécaniques et fonctionnels des implants dynamiques du rachis
Les implants dynamiques comme TOPS ou IntraSPINE combinent performance biomécanique et préservation fonctionnelle, ce qui constitue une avancée notable dans le traitement chirurgical du rachis. En effet, ils permettent de conserver la physiologie naturelle de la colonne vertébrale, notamment la mobilité segmentaire essentielle à l’équilibre et à la flexibilité corporelle.
Plus précisément, grâce à leur conception innovante, ils permettent :
- une répartition harmonieuse des contraintes mécaniques sur le rachis, évitant le surmenage des disques et articulations adjacentes ;
- le maintien de la biomécanique normale, notamment la capacité de rotation, flexion et extension ;
- une réduction des douleurs post-opératoires liée à l’absence de rigidification complète ;
- une récupération fonctionnelle accélérée par rapport à la fusion traditionnelle.
Des études cliniques récentes confirment aussi que la stabilisation dynamique diminue significativement les risques de dégénérescence des segments voisins, problème fréquent après fusion rigide. Cette technologie s’intègre en outre parfaitement dans une démarche individualisée, adaptée au profil biomécanique et anatomique du patient.
Le tableau ci-dessous illustre les différences clés entre la fusion et la stabilisation dynamique en termes d’effets biomécaniques et fonctionnels :
| Critères | Fusion vertébrale classique | Stabilisation dynamique avec implants |
|---|---|---|
| Mobilité segmentaire | Perte totale | Préservée partiellement à totalement |
| Risque dégénérescence segments adjacents | Élevé | Réduit significativement |
| Temps de récupération fonctionnelle | Long | Plus court |
| Douleur résiduelle post-opératoire | Fréquente | Moins fréquente |
| Adaptabilité biomécanique | Faible | Élevée grâce aux capteurs et modélisation |
Ces bénéfices sont renforcés par l’intégration de technologies intelligentes, où les systèmes dynamiques fonctionnent parfois en interaction avec des capteurs inertiels et des logiciels de contrôle automatique. Ils permettent un ajustement optimal de la mobilité et une amélioration continue du confort et de la sécurité.
Accompagnement et avantages de la prise en charge en France pour les patients québécois
Le choix d’une chirurgie du rachis dynamique en France repose sur une alliance gagnante entre expertise chirurgicale, innovations technologiques et qualité du parcours patient. Louis Blanchard, expert reconnu dans ce domaine, collabore étroitement avec des centres de pointe français, offrant aux patients québécois un accès facilité à ces solutions avancées, tout en garantissant un accompagnement rigoureux et humain.
Ce parcours inclut une évaluation initiale détaillée et une orientation claire sur les options chirurgicales, en s’appuyant sur une pédagogie accessible qui séduit particulièrement les patients souhaitant comprendre pleinement les enjeux. Cette approche repose sur des données scientifiques solides et le respect strict des normes de sécurité et des bonnes pratiques internationales.
Parmi les avantages de cette prise en charge transatlantique :
- Accès rapide aux interventions grâce à des délais opératoires moindres qu’au Québec ;
- Coût compétitif avec un excellent rapport qualité-prix, grâce à la mutualisation de soins avancés ;
- Suivi personnalisé avant, pendant et après la chirurgie, intégrant la continuité des soins avec les équipes québécoises ;
- Accompagnement humain avec une écoute attentive et des ressources explicatives adaptées aux besoins du patient ;
- Utilisation des dernières technologies en implantologie et robotique chirurgicale.
Cet encadrement global permet de rassurer le patient et d’optimiser les résultats fonctionnels tout en réduisant l’anxiété liée à la chirurgie. La collaboration avec des plateformes spécialisées telles que SOS Tourisme Médical facilite l’organisation du séjour et garantit des services intégrés de haute qualité.
Le partenariat avec des cliniques telles que TAGMED assure un continuum de soins complet, des traitements conservateurs pré-opératoires à la rééducation post-opératoire, maximisant ainsi les chances de succès à long terme.
Stabilisation dynamique : principes et applications
Explorez les étapes clés du parcours patient pour la chirurgie du rachis dans ce schéma interactif.
1. Évaluation initiale
Analyse des symptômes, diagnostic et examen clinique approfondi permettant de définir la pathologie et d’orienter le traitement.
Objectifs : Identifier les causes des douleurs rachidiennes, évaluer la stabilité vertébrale, tester la mobilité.
Outils utilisés : Imagerie (IRM, scanner), tests neurologiques, questionnaires fonctionnels.
Quels sont les critères pour envisager une stabilisation dynamique du rachis ?
La stabilisation dynamique est envisagée surtout après échec des traitements conservateurs pendant 3 à 6 mois, en présence de douleurs rachidiennes invalidantes liées à une instabilité ou une dégénérescence discale modérée.
En quoi la stabilisation dynamique diffère-t-elle d’une fusion vertébrale classique ?
Alors que la fusion bloque totalement le mouvement entre deux vertèbres, la stabilisation dynamique maintient une mobilité partielle qui préserve la fonction et réduit le risque de dégénérescence des segments adjacents.
Quels sont les bénéfices des implants TOPS et IntraSPINE ?
Ces implants innovants permettent de soulager la douleur, de préserver la mobilité segmentaire, d’améliorer la récupération fonctionnelle et de minimiser la rigidification excessive post-opératoire.
Comment se déroule le suivi post-opératoire après une stabilisation dynamique ?
Le suivi inclut des consultations régulières avec examens cliniques et radiologiques, pour contrôler la bonne intégration de l’implant, l’évolution de la mobilité et l’état fonctionnel du patient.
Est-il possible pour un patient québécois d’être accompagné tout au long du parcours en France ?
Oui, grâce à la coordination entre professionnels français et québécois via SOS Tourisme Médical, un accompagnement personnalisé est proposé avant, pendant et après l’intervention.






